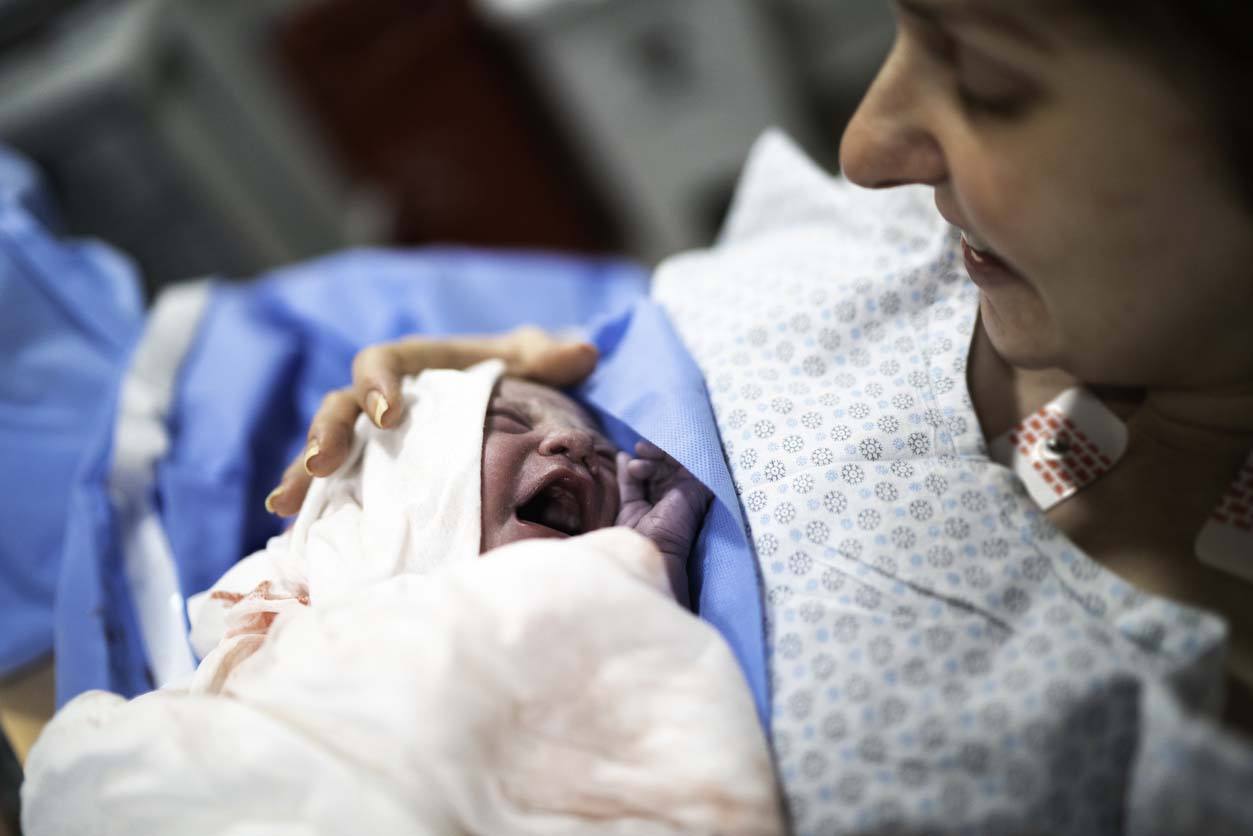
La rachianesthésie est une technique d’anesthésie loco-régionale qui inhibe la douleur dans la moitié inférieure du corps. Dans le cadre de la grossesse, elle peut être utilisée pour les césariennes programmées et pour certains accouchements en urgence. Bien qu’elle ne soit pas sans risque, elle peut être considérée comme une méthode efficace et sûre si elle est pratiquée correctement. Comme les autres types d’anesthésie, elle présente des avantages et des inconvénients que les femmes enceintes doivent connaître afin de savoir ce qui les attend si elles y ont recours pour la naissance de leur enfant.
La rachianesthésie : qu’est-ce que c’est ?
Également appelée anesthésie sous-arachnoïdienne, la rachianesthésie appartient au groupe des anesthésies loco-régionales, qui n’agissent que sur une partie du corps, sans l’engourdir dans sa totalité. Alors qu’en anesthésie générale on agit sur le cerveau, « unité de commande » du système nerveux, en anesthésie loco-régionale on agit au niveau des « câbles » qui transportent les impulsions, c’est-à-dire les nerfs. L’anesthésie rachidienne consiste à injecter une petite quantité de médicaments anesthésiques et analgésiques à l’aide d’une aiguille spéciale dans l’espace situé entre la couche la plus interne et la couche moyenne du tissu qui tapisse la moelle épinière, la structure du système nerveux central qui relie le cerveau au reste du corps et qui est située dans la colonne vertébrale. L’objectif de cette technique est de bloquer les stimuli douloureux au niveau des nerfs qui se dirigent vers le cerveau. Le résultat est que la sensation douloureuse et souvent aussi la sensibilité dans le bas du dos et le long des deux membres inférieurs sont annulées.
L’injection est généralement effectuée dans la région lombaire, dans l’espace entre la deuxième et la troisième vertèbre lombaire ou entre la troisième et la quatrième vertèbre lombaire. L’intervention est généralement pratiquée en position assise ou en décubitus latéral (couché sur le côté). Ce type d’anesthésie est utilisé dans le cas d’une césarienne afin d’éviter que la future mère ne ressente la douleur pendant que le personnel médical procède à l’accouchement.
Durée, risques et rapidité d’élimination de la rachianesthésie
En général, l’effet de la rachianesthésie est rapide : quelques minutes après l’injection, la femme ne ressent plus rien à partir du bassin. L’effet dure de deux à quatre ou cinq heures selon les cas. En moyenne, il faut compter environ 12 heures pour une élimination complète et une récupération, mais il faut savoir que cela varie beaucoup d’une personne à l’autre.
Cette procédure présente plusieurs avantages. Tout d’abord, par rapport à l’anesthésie générale, elle permet à la femme de rester éveillée et donc de participer et de vivre la naissance de son enfant, un événement incontestablement unique et magique. En outre, elle est facile à réaliser, fiable, rapide, nécessite de faibles doses d’anesthésiques et réduit donc également l’exposition du fœtus aux médicaments. Sans oublier qu’elle évite l’intubation et la ventilation mécanique. En outre, elle permet une récupération post-opératoire rapide et réduit les risques de thromboembolie veineuse.
La rachianesthésie est une procédure généralement efficace et sûre si elle est effectuée correctement. Le risque principal et le plus courant est l’apparition d’un mal de tête désagréable après la ponction, qui peut durer quelques jours. La cause en est généralement la fuite de LCR à travers le trou pratiqué dans la couche appelée dure-mère qui sert à introduire l’anesthésique. La femme peut également ressentir une douleur au point d’injection, parfois pendant des jours ou des semaines après l’intervention. Une autre conséquence possible de la ponction est l’hypotension artérielle, qui peut provoquer des nausées et/ou des vomissements dans les minutes ou les heures qui suivent. Les infections localisées, les lésions nerveuses temporaires ou permanentes et les hématomes spinaux sont des événements très rares.
Quelle est la différence entre l’anesthésie péridurale et l’anesthésie rachidienne ?
Contrairement à ce que beaucoup de gens croient, la rachianesthésie n’est pas la même chose que l’anesthésie péridurale. Il s’agit de deux types différents d’anesthésie locale. Lors d’une rachianesthésie, une seule injection est faite en profondeur dans l’espace sous-arachnoïdien. C’est pourquoi de plus petites quantités d’anesthésiant suffisent et l’effet est presque immédiat. Dans le cas de l’anesthésie péridurale, en revanche, on n’utilise pas d’aiguille, mais un cathéter qui reste en place, ce qui permet de doser les médicaments dans le temps. Les médicaments sont injectés en plus grande quantité et plus superficiellement, dans l’espace péridural, un espace de la moelle épinière où se trouvent les vaisseaux lymphatiques, les racines des nerfs rachidiens, le tissu adipeux, le tissu conjonctif et les petits vaisseaux sanguins. Les deux techniques peuvent être utilisées pour les césariennes.
Pour les césariennes planifiées, la femme est invitée à se soumettre à un examen avec l’anesthésiste, qui lui expliquera en détail le déroulement de la procédure. Le spécialiste procède également à une anamnèse détaillée, c’est-à-dire à un entretien approfondi avec la future mère pour savoir si elle a déjà subi une anesthésie, si elle souffre d’allergies et s’il y a eu des problèmes d’anesthésie dans son histoire familiale. Le médecin examinera également le dos de la future maman, où a eu lieu la rachianesthésie. Il peut ainsi écarter toute contre-indication à l’intervention. Pour pouvoir subir une rachianesthésie, la femme doit signer un formulaire de consentement éclairé.
Rachianesthésie, contre-indications
En règle générale, la rachianesthésie ne peut pas être pratiquée dans les cas suivants (mais le médecin évaluera la situation) :
- infection au point d’injection ;
- déformation de la colonne vertébrale ;
- présence de tatouages dans le dos ;
- certaines maladies (telles que l’hémophilie, le spina bifida, l’hypertension chronique, la sténose mitrale).